Nouvelles recommandations pour diagnostiquer l’hypertension : une approche adaptée à chaque individu
Les critères de diagnostic de l'hypertension ont évolué, remettant en question les normes précédentes. Découvrez comment ces changements impactent la prise en charge personnalisée de la tension artérielle.
Des changements importants pour une meilleure prévention
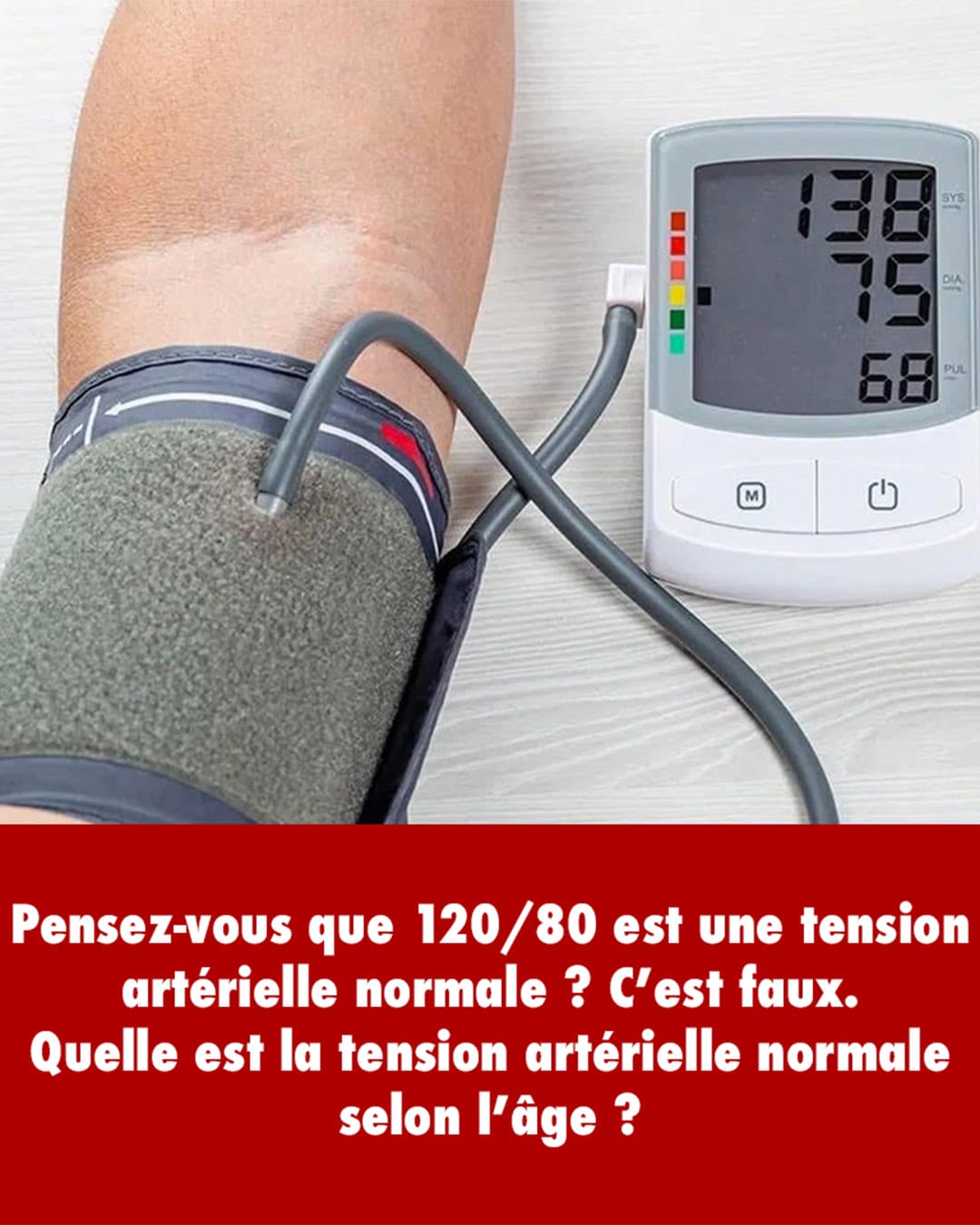
Autrefois, le seuil pour diagnostiquer l’hypertension était fixé à 140/90 mmHg. Cependant, les normes ont évolué. Désormais, selon les récentes recommandations de l’American Heart Association et de l’American College of Cardiology, l’hypertension est définie à partir de 130/80 mmHg. Cette modification repose sur les conclusions de l’étude SPRINT, réalisée avec 9 000 participants âgés de plus de 50 ans et présentant des risques cardiovasculaires. Les résultats sont clairs : maintenir une pression artérielle systolique proche de 120 mmHg permettrait de réduire considérablement les risques de problèmes cardiovasculaires.
Malgré ces chiffres officiels, la réalité est plus nuancée. Est-ce que cette cible est réellement atteignable – et bénéfique – pour chacun ?
Une nouvelle classification pour expliquer les modifications

La notion de « préhypertension » disparaît. Le nouveau système distingue désormais :
– Une tension « élevée » (entre 120 et 129 mmHg pour la systolique, avec une diastolique inférieure à 80)
– L’hypertension de stade 1 (130-139/80-89 mmHg)
– L’hypertension de stade 2 (au-delà de 140/90 mmHg)
Les cas extrêmes (supérieurs à 180/120 mmHg) sont maintenant considérés comme des crises hypertensives.
Cette réorganisation vise à encourager une détection plus précoce. Mais est-ce que cette approche standard convient vraiment à chaque personne ?
Une approche universelle… adaptée pour tous ?
Parmi les grands changements : la suppression de la distinction en fonction de l’âge. Les nouvelles normes s’appliquent dorénavant à tous, quel que soit l’âge. Résultat : de nombreuses personnes de plus de 65 ans sont désormais classées comme hypertendues… même si elles se sentent en pleine forme !
Cependant, un diagnostic ne signifie pas automatiquement un traitement médicamenteux. Ces nouvelles directives ne conduisent pas systématiquement à une médication. Elles encouragent plutôt une approche individualisée, souvent basée sur des ajustements du mode de vie en premier lieu.
L’importance de l’hygiène de vie
La bonne nouvelle ? Avant de recourir aux médicaments, il existe de nombreuses alternatives à explorer ! Une alimentation saine, une activité physique régulière, la gestion du poids et du stress… Ces piliers restent des atouts majeurs. Les régimes DASH ou méditerranéen sont particulièrement recommandés pour leur impact positif sur la tension. Pour les fumeurs ou les consommateurs d’alcool, réduire ces habitudes peut faire toute la différence.
En ce qui concerne les traitements médicaux, ils sont généralement réservés aux cas présentant un risque cardiovasculaire élevé (antécédents d’AVC, d’infarctus, ou risque calculé par le médecin).
Contrôler sa tension chez soi : une habitude santé à adopter
L’automesure de la tension à domicile gagne en popularité, et c’est une excellente initiative. Avec un tensiomètre adapté, vous pouvez surveiller votre tension de manière plus sereine. Il suffit de respecter quelques règles simples : prenez vos mesures au repos, toujours à la même heure, en étant assis confortablement avec le dos droit et les jambes décroisées.
Cette pratique permet non seulement de repérer d’éventuels problèmes, mais aussi d’avoir une vision plus précise de votre tension au quotidien, en évitant l’impact du stress lié à la consultation médicale.